手術室がカビ温床に!? 22 °Cの罠と結露地獄――病院・クリニックを蝕む“見えない脅威”
2025/08/11
手術室がカビ温床に!? 22 °Cの罠と結露地獄――病院・クリニックを蝕む“見えない脅威”
冷水配管・ドレンパンから待合室の壁紙裏まで…低温環境と高湿外気が交差する院内で今、何が起きているのか
こんにちは。MIST工法®カビバスターズ仙台のブログへようこそ。東北の皆さまが安心して医療を受けられる環境づくりをお手伝いする私たちは、日々さまざまな医療施設を訪問し、現場の声に耳を傾けています。手術室や病棟を22 °C前後という低温で保ちつつ、外気が高温多湿な夏季にはエアハンドリングユニット(AHU)の除湿性能が追いつかず、冷水配管やドレンパン、さらにはフィルター周辺まで激しい結露が発生してしまう——そんなご相談が今年も急増しています。24時間稼働する空調によって表面温度が常に露点以下となるため、天井裏の配管や外来待合の窓枠・壁紙の裏側など、目に触れにくい場所でカビがひそかに繁殖し、医療従事者や患者さまの健康を脅かすリスクが高まります。もし院内の空気に違和感を覚えたり、独特の臭気や変色を確認された場合は、早めの調査と対策が極めて重要です。私たちは、迅速な現地調査と的確な改善提案で医療空間を守るサポートを行っています。大切な命と向き合う現場だからこそ、カビの不安を解消し、清浄な環境を取り戻すお手伝いをさせてください。仙台市内はもちろん、宮城県外の施設様からのご依頼にも対応可能です。些細な変化でも構いませんので、専門スタッフが丁寧にヒアリングし、最適なプランをご提案いたします。
目次
はじめに――低温空調と高湿外気の危険な交差点
温度差が生む見えない水滴が、清潔な医療空間を蝕み始める瞬間
夏の外気温が30 °Cを超え、相対湿度が80 %に達する東北の午後。そんな蒸し暑さのなかでも、手術室や病棟は22 °C前後の低温が保たれ、患者さんもスタッフも汗ひとつかかずに過ごせる――理想的に思えるこの環境こそが、実は院内を静かに蝕む「結露」という落とし穴を生み出しています。
湿った外気はエアハンドリングユニット(AHU)で冷却・除湿されますが、ピーク時にはその処理能力が限界に達し、空調ダクト内を流れる冷水配管やドレンパン周辺で温度差が一気に露点を下回ります。その瞬間、目に見えない水滴が金属表面や保温材の隙間に染み込み、わずか数時間で微細なカビの温床が形成されるのです。
24時間連続で稼働する空調システムは、清潔を保つ最大の味方でありながら、同時に表面温度を常に低く維持し続けるため、露点以下の状態が「当たり前」になります。天井裏の冷媒・冷水配管、AHUのドレンパン、フィルター枠、さらには外来待合スペースの窓枠や壁紙の裏――いずれも外気に近い湿度の空気と接触しやすく、夜間に外気温が下がるタイミングで結露が拡大。こうして養分も光も乏しいはずの場所であっても、カビは水分さえ得られれば短期間でコロニーを形成し、胞子を空気中に放出します。
「医療機関は清潔だから大丈夫」という思い込みは危険です。実際、私たちが調査に伺った施設の多くで、金属配管の結露水が保温材に染み込み、表面上は乾いて見えるのに内部では黒色カビがびっしりと広がっているケースが確認されています。カビの胞子は気流に乗って無菌手術室へも侵入し得るため、免疫力の低い患者さんにとっては感染症リスクが一気に高まります。また、フィルターに付着した胞子が空調システムを循環し、ニオイやアレルゲンとしてスタッフの体調に影響を及ぼす事例も後を絶ちません。
厄介なのは、結露とカビが「見えにくい場所」で連鎖的に発生する点です。天井裏や設備ピットの点検口を開けたものの、目視で水滴がなく「乾いているから問題なし」と判断してしまいがちですが、実際には空調停止時にだけ水滴が現れたり、保温材内部がスポンジ状に湿潤している場合が多々あります。つまり、カビは私たちの“想像の外側”で成長しているのです。
では、どうすれば良いのでしょうか。第一歩は「結露が起きやすい環境である」という事実を組織全体で共有し、定期的な温湿度・露点のモニタリングを行うこと。次に、外気条件の厳しい時間帯にAHUの冷却・再熱バランスを見直し、適切な除湿ができているか確認すること。さらに、配管保温材の劣化チェックやドレンパン清掃をルーチンに組み込み、「水の痕跡」を早期に発見できる体制を整えるのが不可欠です。
もしもわずかな異臭、壁紙の浮き、金属光沢のくすみなど、カビを疑うサインに気づいたら、早めの専門調査が被害拡大を防ぐ最短ルートになります。東北の医療施設で培った知見をもとに、現場の状況を的確に診断し、清潔な治療環境を守り抜くお手伝いをいたします。カビの不安を感じたら、お気軽にご相談ください。
結露はなぜ起こる?――医療機関特有の温湿度管理と露点の関係
冷却と除湿の微妙なバランスが崩れた瞬間、結露は“医療安全の盲点”になる
【1 手術室・病棟の温湿度設定】
手術室や無菌室では、術中の感染リスクを抑え、スタッフの快適性を確保するために22 °C前後・相対湿度45〜55 %という厳格な環境が求められます。日本建築学会やCDCの指針でも推奨されるこの範囲は、低温低湿を維持するほど微生物の増殖速度が鈍化し、器材や薬剤の安定性も高まるという理想的な条件です。しかし、冷房を強めるほど室内空気の露点温度も下がるため、わずかな外気流入や人の出入りで湿気が混入すると、壁・床・天井の表面温度との差が拡大し一気に結露が始まります。特に病棟では入浴後や洗濯物の持ち込みなど生活活動に伴う発湿負荷が高く、空調が追従できない時間帯が生じがちです。水蒸気は目に見えないまま天井裏やダクトの冷温部に吸着し、深夜に温度がさらに低下すると露点を下回り、翌朝には配管保温材に水滴が染み込んでいる――このサイクルが毎日繰り返されることで、表面上は清潔に見える室内でも内部ではカビが静かに成長します。さらに看護師ステーションや薬剤庫など、温度設定を手術室ほど下げないエリアと冷却重視エリアが隣接している場合、空調ゾーンの境界で温湿度差が急変し“結露ホットスポット”が形成される点にも注意が必要です。温度・湿度・露点の三つどもえ監視こそが、見えない結露を防ぐ第一歩といえるでしょう。
【2 外気条件とAHU除湿能力の限界】
外気処理を担うエアハンドリングユニット(AHU)は、熱交換コイルで空気を一気に冷却し、凝縮した水分をドレンパンで排出した後、再熱コイルで設定温度まで戻す「冷却除湿・再熱」方式が主流です。理論上は外気温32 °C・相対湿度80 %でも処理可能ですが、真夏の東北で日中混合空気が34 °C・湿度90 %に跳ね上がると、コイル表面温度を7 °C以下にまで下げても顕熱処理が優先され、潜熱(湿度)除去が追いつかないケースが頻発します。しかも術中は給気量を増やして正圧を維持するため、外気導入比率が高まり、そのぶん除湿負荷が指数関数的に増大。結果としてコイル周辺の温度が局所的に低下し、ドレンパンの流速低下やフィルター目詰まりが重なると排水が滞留し、微細な水膜が持続的に存在する“湿潤環境”が完成します。いったん汚染が始まると、コイルフィンの凹凸や配管継手の裏にバイオフィルムが形成され熱伝達効率が低下→冷却能力を補うために水温をさらに下げる→結露量が増えるという負のスパイラルに陥ります。加えて近年は省エネ化でコイル温水温度を高めに設定する病院も増え、ピーク時に再熱不十分で送風温度が低いまま病棟へ供給される例も報告されています。結露対策は「除湿効率の定量把握」「フィルター差圧とドレン水質の定期測定」「コイル親水コーティングの健全性チェック」など、多層的な視点でAHUの限界点を“見える化”しない限り、本質的な解決に至りません。外気条件が厳しい季節ほど、“あと1 °C・あと1 g/kgDA”の余力をどう捻出するかが、院内の清浄度維持を左右する鍵となるのです。
結露が集中する4大ゾーン
“見えない湿潤ポイント”を特定せよ――院内清浄度を脅かす四つの盲点
【1 天井裏の冷媒・冷水配管まわり】
医療機関の天井裏は配管・ケーブルが入り組む「見えない迷路」。冷媒・冷水配管は7 °C前後の低温で循環するため表面温度も同程度に下がり、相対湿度60 %超の空気と触れるだけで露点を下回ります。保温材が経年圧縮や継目のテープ剥離で隙間を生むと、冷気が直接外気に触れ結露量が急増。配管支持金具や吊りボルトは熱ブリッジとなり“点”から“面”へ水膜を拡大させます。日中は風量が多く乾いて見えても、夜間に風量を落とすと再び湿潤状態となりカビ胞子が発芽。保温材内部に水が浸透するため点検口からは異常が見えにくく、石膏ボード裏や軽量鉄骨にカビが静かに広がります。さらに、工事で保温材を外したまま試運転が行われると、短時間で滴下した結露水がボードを吸水し異臭を発生させた例も。夜間は人員が少なく水漏れに気づきにくいため、温湿度ロガーと漏水センサーを複数ポイントに設置し、結露発生を常時モニタリングする体制が欠かせません。微細な結露を“見える化”してこそ、潜伏するカビの芽を摘むことができます。
【2 AHUのドレンパン&フィルター周辺】
AHU内部は外気と循環空気が交差し温湿度が激変する“結露の発生源”。冷却コイルで空気を急冷して除湿しますが、夏季ピークや外気導入増加時には潜熱除去が追いつかず余剰湿気がドレンパンへ到達。排水不良やパン傾斜不足で水が滞留すると、フィルターから落ちた塵埃と混ざり栄養豊富なスライムが形成され、カビとバクテリアの温床に。スライムが厚くなると排水口が閉塞し悪循環が加速、洗浄後わずか数週間で再発する例も多発します。根本原因は「除湿量>排水量」となる設計・運転ギャップ。フィルター差圧が1 Paでも上昇すれば風量低下で結露面積が拡大するため、月次点検で数値を厳密管理することが必須です。さらに感染症シーズンは外気導入量が増え、設計時想定外の除湿負荷が発生。コイル背面の死角に結露水が溜まり薬剤散布が届かない状況を作ります。紫外線ランプや銀イオンコートを過信せず、運転データと現場確認を突き合わせる“ファクトベース”のメンテナンスが結露とカビ拡散を防ぎます。
【3 病棟・手術室内装材(壁・床・設備)】
病棟や手術室の内装は清掃性を重視しビニルクロスや化粧鋼板が多用されますが、裏面へ水分を閉じ込めやすい構造です。患者の呼気・点滴加湿器・清掃時のモップ水分など室内発湿負荷が壁面に当たると凝縮しやすく、器材収納庫や搬入口の背面など気流が滞留する場所では露滴が頻発。手術後に空調を通常モードへ戻す急速冷却で“隠れ結露”が生じ、微細な継ぎ目から浸透した水分が裏面でカビマットを形成します。長尺シート床ではジョイント接着剤が加水分解し黒カビがライン状に浮き出ることも。アルコール清拭が多い“湿熱エリア”では水溶性成分が残留し菌の栄養源となり、防滑シート溝や床排水トラップ周囲でカビが成長。ブラックライトで確認すると菌糸が蛍光を帯びる事例もあります。温度差が大きい部位はサーモグラフィで結露を可視化し、裏面湿度はピン式水分計で確認するなど点検手法を刷新し、予防保全へ転換することが重要です。
【4 外来待合スペースの窓枠・壁紙裏】
外来待合スペースは大開口ガラス窓と頻繁な出入りで外気の高湿度が直接流入するゾーン。ガラスの断熱性能は向上していますが、アルミ・スチール枠は熱伝導が高く外気32 °C・室内22 °C環境では表面温度が15 °C付近まで低下し容易に露点を下回ります。ビニルクロス壁面では窓周りのシーリング材が経年剥離し、隙間に滞留した湿気が壁紙裏へ移動。北面や日射の少ない側では乾燥が追いつかず壁紙の浮き・黒ずみ、額縁木材の腐朽菌発生へ発展します。来院者の体温と呼気がピークを迎える午前診療開始時は湿度上昇が急激で、床清掃後の拭き残し水分が壁際に集まりカビ増殖の助長要因に。さらに、イベント装飾で紙ポスターや布バナーを窓際に貼ると裏面に湿気が閉じ込められ短期間で黒カビが発生し、撤去時に壁紙全体が波打つ被害例も報告されています。週1回の窓枠周辺可視点検に加え、クロス接合部へ含水テープを貼り色変化を記録する手法で水分トレンドを把握し、空調・除湿機の立ち上げ時刻を最適化することで、外来スペースの快適性と清潔度を両立できます。
カビ繁殖がもたらす医療リスク――患者とスタッフへの影響
“見えない敵”が命を脅かす――空調を介して拡散するカビが医療現場に及ぼす深刻な健康被害
医療機関は「清潔・無菌」であるというイメージが一般的ですが、実際の現場では外気導入や患者・来訪者の出入り、人為的な湿気負荷など、さまざまな要因が重なり合い、カビが繁殖しやすい環境が形成されることがあります。特に手術室や病棟で発生したカビは、空調システムを通じて院内全体に微細な胞子を拡散し、患者さんと医療スタッフの双方に多面的なリスクをもたらします。
第一に注目すべきは、免疫力が低下している患者さんに対する侵襲性真菌症(アスペルギルス症など)のリスクです。がん化学療法や臓器移植後の免疫抑制剤投与を受ける患者さんは、通常の細菌よりも微小なカビ胞子を吸入するだけで重篤な肺感染症を発症することがあり、これが術後合併症や延命治療の妨げとなるケースが報告されています。手術創部や中心静脈カテーテル周囲に胞子が付着すると、カビが体内へ侵入し敗血症性ショックを引き起こす可能性も否定できません。
第二に、スタッフの健康被害です。カビ胞子は強いアレルゲンであり、長期間曝露されるとアレルギー性鼻炎や喘息、過敏性肺炎を誘発します。特に夜勤や長時間シフトが多い看護師・臨床工学技士は、疲労による免疫低下で症状が顕在化しやすく、慢性的な咳や鼻閉が業務パフォーマンスを低下させます。また、カビ代謝産物のマイコトキシンは微量でも頭痛や倦怠感を引き起こす可能性があり、「なんとなく体調が優れない」という軽微な兆候が離職率の増加につながるケースも見受けられます。
第三に、設備面・経済面のリスクです。カビは金属を腐食させ保温材を劣化させるため、配管ピンホールやドレン詰まりを誘発し、予期せぬ漏水事故や空調停止を招きます。感染対策区域での空調ダウンは手術スケジュールの大幅な遅延を意味し、病院経営に直結する深刻な損失となります。さらに、院内感染が疑われるクラスターが発生すれば、行政報告・稼働率低下・風評被害という三重苦に直面し、信頼回復には莫大な時間とコストが必要です。
第四に、心理的影響の拡大です。カビ由来の異臭や汚染箇所の変色は、患者さんや家族に「衛生管理への不信感」を抱かせます。とりわけ手術を控えた患者さんが天井や壁のシミを目にした場合、「本当に安全に手術を受けられるのか」という不安は計り知れません。些細な疑念が治療への協力姿勢や術後リハビリ意欲を低下させ、医療スタッフの対人ストレスを高めるという悪循環も発生します。
このように、カビの繁殖は単なる美観の問題にとどまらず、医療安全・職員健康・経営リスク・患者心理を複合的に蝕みます。病院・クリニックが真にクリーンな環境を維持するためには、定期的な空調機器の点検・温湿度記録の精査・汚染箇所の早期検知が欠かせません。そして、もしわずかでも「カビかもしれない」という兆候を発見した場合は、躊躇せず専門家への相談を選択することが最短のリスク回避策となります。MIST工法®カビバスターズ仙台では、迅速な現地調査と原因解析を通じて、患者さんとスタッフの安全を守るお手伝いをいたします。
見逃すな!カビ発生のサインとセルフチェックリスト
五感と数値で撃退! 小さな変化が告げる“カビの予告信号”を見逃すな
「院内は毎日清掃しているから大丈夫」――そう思い込んでいませんか? カビは視覚に映る前から静かに繁殖を始めます。特に手術室や病棟を低温で維持する医療施設では、わずかな結露や湿気がカビの格好の足場となり、気付いたときには広範囲に拡大しているケースが後を絶ちません。以下のセルフチェックリストは、現場で私たちが実際に遭遇した“カビ発生の兆候”を抽出したものです。週に一度でも構いません。五感と測定器をフル活用し、早期発見・早期対策に役立ててください。
―セルフチェックリスト―
1 【臭い】
□ 朝一番、手術室や外来待合に入った瞬間、土や濡れ雑巾のようなにおいを感じる
□ 空調停止後ににおいが強くなる、または換気を強めても取れにくい
2 【視覚】
□ 天井ボードの継ぎ目やエアグリル周辺に灰色〜黒色の点状シミが現れた
□ ビニルクロスの表面が波打ち、光を当てると内部に濃淡の模様が見える
□ 窓枠や梁の金属部がくすみ、触ると粉状の汚れが付着する
3 【触覚】
□ 夜間の巡回時、冷水配管保温材を触るとしっとり冷たい
□ ドレンパンや床排水トラップまわりが常に湿潤している
4 【聴覚】
□ AHU停止時にダクト内部から「ポタ…ポタ…」という水滴音が聞こえる
□ 軽天裏を叩くと“ブカブカ”と鈍い音がして下地が弱っている感触がある
5 【数値】
□ データロガーで記録する露点温度と表面温度の差が3 °C以内に接近
□ 相対湿度が60 %を超える時間帯が連日2時間以上続く
□ フィルター差圧が基準値より+10 %上昇し、清掃後も戻らない
6 【応用テスト】
□ ブラックライト照射で壁紙やフィルターに黄緑色の斑点が浮かび上がる
□ 含水率テープ(上腕パッチ型)を壁面に貼付し72時間で色が変化
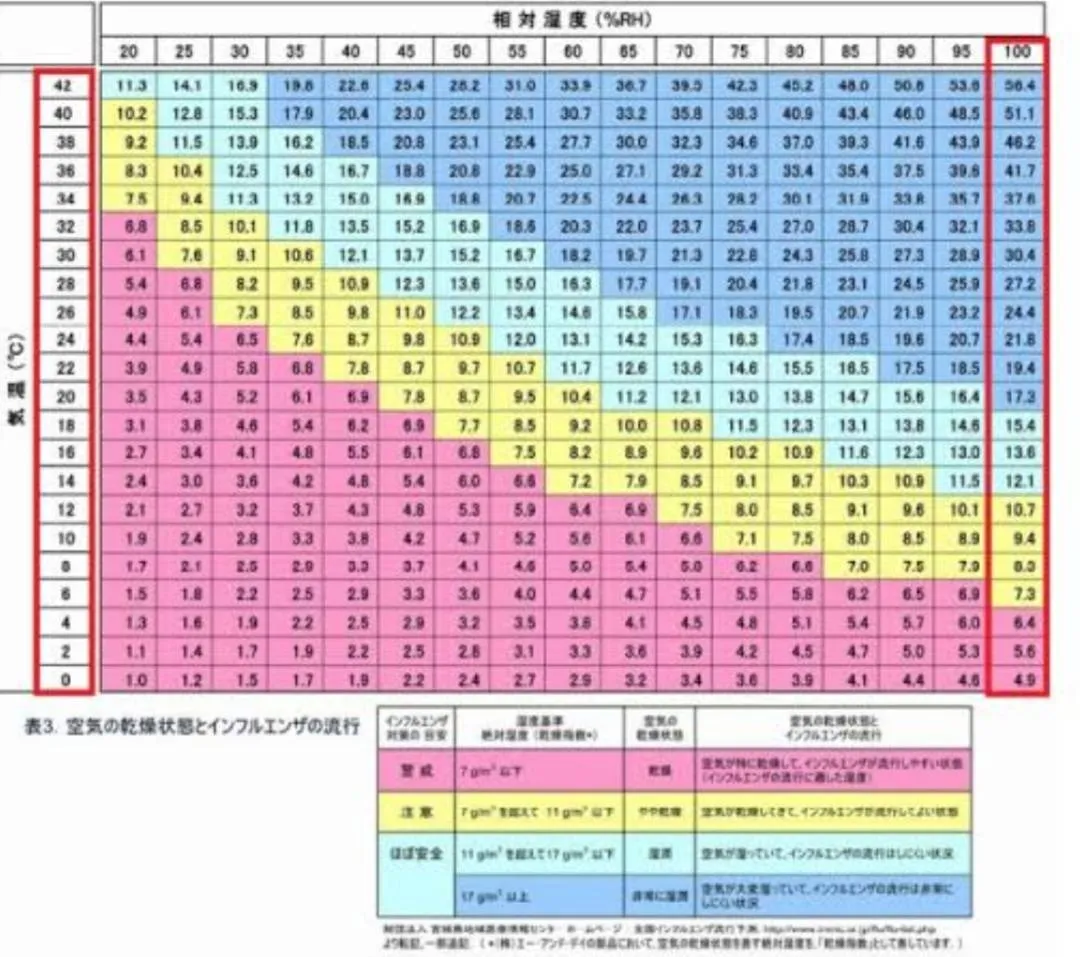
上記のチェック項目に一つでも当てはまった場合、カビは既に“芽生え”段階にある可能性が高いと考えられます。特に①臭いと⑤数値の変化は最も早期に現れるサインであり、放置すると②視覚的変色が連鎖的に顕在化します。カビは温度10〜35 °C、湿度60 %以上で爆発的に増殖し、微細な胞子を空調気流に乗せて院内を循環させます。免疫力の低い患者さんにとって、わずか1 cfu/m³ の真菌でも感染源となることを忘れてはなりません。
セルフチェックの結果を記録に残し、日付・場所・項目別に推移をグラフ化すると、結露とカビ発生の相関が見えてきます。「昨日はOKだったのに今日はNG」のような急激な変動は、外気条件や空調運転モードの切り替わりが原因であることが多いため、運転ログと突合することで根本原因の特定が一気に近づきます。
とはいえ、配管裏や断熱材内部の湿潤状態まで完全に把握することは難しく、セルフチェックはあくまでも“早期警戒レーダー”としての機能に留まります。異常を発見した段階で専門家に相談することで、調査費用・休診リスク・修繕コストを最小限に抑えられるのは言うまでもありません。カビは時間とともに指数関数的に増殖します。疑わしいサインが一つでも見つかったら、迷わずプロの目による精密診断をご検討ください。
清潔を最優先に求められる医療環境だからこそ、「まだ大丈夫」を「今すぐ行動」に変える意識が、患者さんの安全とスタッフの健康を守る最大の武器になります。
早期対処のすすめ――専門家に相談するメリットとフロー
時間との勝負! ダメージを最小化する“即行動”ガイド
カビ問題は「気付いた瞬間」が最も対処しやすいタイミングです。結露とカビは指数関数的に拡大し、放置すればするほど除去コストも休診リスクも跳ね上がります。医療現場では、患者さんの安全と治療スケジュールが最優先されるため、「従業員で様子を見る」「繁忙期が終わってから本格的に対応する」といった先延ばしは、結果的に診療体制を揺るがす大きな打撃となり得ます。ここでは、早期に専門家へ相談する5つのメリットと、相談から改善までの標準フローを解説します。
◆早期相談の5大メリット
1 【被害範囲の極小化】
カビの胞子は空調気流に乗りわずか数日で別フロアへ到達します。早期診断により初期段階で封じ込めれば、手術室やICUなどクリティカルゾーンへの拡散を未然に防止。
2 【感染症リスクの低減】
免疫抑制患者の侵襲性真菌症は致命率が高く、院内感染認定となれば行政監査や報告義務が発生します。プロの迅速介入はリスクの可視化と同時に関係各所への説明責任を軽減します。
3 【ダウンタイム短縮】
病室・手術室を止める時間が短いほど経営インパクトは小さく、スタッフのシフト変更も最小限で済みます。専門家は運用時間を考慮し夜間・休日の調査日程を柔軟に組めるため、診療を継続しながら改善策を進行可能です。
4 【再発防止策の精度向上】
目視確認だけでは見落とされがちな配管裏の含水・空調設定の盲点を、高性能測定器(サーモグラフィ、湿度ロガー、浮遊真菌カウンタなど)でデータ化。原因を「推測」ではなく「数値」で特定できるため、対策後の再発率が劇的に下がります。
5 【法規・保険対応の安心】
建築基準法・医療法関連の衛生要件や労基署指導に関する報告書を作成するうえで、第三者の調査結果は客観的エビデンスとして機能。工事保険・休業補償申請時の資料にも流用でき、万一の賠償リスクを抑制できます。
◆相談から改善までの6ステップフロー
STEP 1 【状況ヒアリング】
電話・メールで「におい」「シミ」「湿度ログ」など現象を共有。可能であれば写真や温湿度データを添付し、初期判断をスピードアップ。
STEP 2 【仮説立案と概算提示】
専門家が院内図面・空調仕様をもとに「結露起点」「気流経路」を予測し、調査範囲と概算費用・所要時間を提示。施設側は稟議・スケジュール調整を迅速に実施。
STEP 3 【現地精密調査】
夜間や休診日に合わせて現地訪問。サーモグラフィで表面温度を、ドレン水質検査で微生物濃度を測定し、カビ繁殖ポテンシャルを多角的に評価。
STEP 4 【報告書&緊急対応提案】
48 h 以内に写真・グラフ付きの速報レポートを提出。「今すぐ行うべき臨時措置」と「中長期の恒久策」を分けて提示し、施設の運用負荷に合わせた優先順位を設定。
STEP 5 【是正・クリーニング作業】
診療スケジュールを縫って作業計画を立案。隔離・陰圧養生によるクロスコンタミ防止や、作業後の空気環境測定で安全性を検証し、関係部署へ結果を共有。
STEP 6 【再発モニタリング】
改善後3か月間は温湿度・浮遊菌を定点継続測定。異常値を自動通知するクラウド連携ロガーで、問題の再燃を“ゼロタイム”で察知し、即応できる体制へ移行。
以上のプロセスを経ることで、カビ問題は「突発トラブル」から「管理可能なリスク」へと姿を変えます。費用対効果の面でも、初期介入は後手対応の半分以下で済む実績が多く報告されています。もし院内で微かな異臭や結露跡を感じたら、まずは専門家に状況を共有するだけでも大きな一歩です。東北エリアの医療機関で豊富な診断実績をもつMIST工法®カビバスターズ仙台が、迅速かつ丁寧に現状を把握し、最適な改善プランをご提案いたします。いつでもご相談ください。
まとめ――清潔な院内環境を守るために今できること
行動こそ最大の防御――“結露ゼロ・カビゼロ”を実現するための5つの即実践ポイント
長い記事をお読みいただき、ありがとうございます。ここまでお伝えしてきたように、手術室や病棟を低温で保ちつつ高湿外気を取り込む医療施設は、結露を起点にカビが連鎖的に発生しやすい特殊環境です。しかし「構造が複雑だから仕方ない」と諦める必要はありません。清潔な院内環境を未来へ引き継ぐために、今すぐ取り組める具体策を5つに整理しました。いずれも専門工事を伴わない“今日から始められる習慣”ばかりですので、ぜひチェックリストとしてご活用ください。
①【温湿度&露点の見える化】
まずは“現状を知る”ことが最優先です。天井裏や機械室、外来待合など結露が疑われるゾーンにデータロガーを設置し、温度・相対湿度・露点を24 h 連続記録します。3週間分のグラフを重ねると結露発生日が一目瞭然。事実を数字で共有すれば、各部署の危機感も統一できます。
②【ドレンパン&配管保温材の月次点検ルール化】
点検=年1回の法定検査だけでは足りません。月次巡回時に「ドレン水が滞留していないか」「保温材の継ぎ目が開いていないか」を写真で記録し、劣化予兆を早期に発見しましょう。点検項目と基準値を表にして張り出すだけでも、現場スタッフの意識が大きく変わります。
③【清掃手順の“乾拭き+時間差換気”併用】
モップ清掃後に床面が濡れたまま冷房が作動すると、床際で急速に結露します。清掃マニュアルに「仕上げ乾拭き」を追加し、その後5分間だけ換気量を増やすステップを組み込むことで、水分残留を大幅に削減できます。小さな手間が大きな再発防止策となります。
④【“異臭メモ”の全員共有】
鼻は最良のセンサーです。「朝一番ににおいを感じた」「夜勤帯で空調を切った直後に土臭さが漂う」など、小さな気づきをLINEや院内チャットで即共有し、におい情報をマッピングしましょう。臭気は最速の警告信号であり、地図化すると原因区域が浮かび上がります。
⑤【疑念が生じたら72 h 以内に専門家へ連絡】
“カビかも?”と感じたら早期相談が鉄則です。72 h 以内の介入なら被害拡大を最小化でき、診療スケジュールへの影響も抑えられます。写真・温湿度データ・においメモを添付すれば、初回ヒアリングだけで調査範囲を絞り込めるため、解決までのスピードが格段に上がります。
――まとめると、結露・カビ対策は「①数値化→②定点観測→③運用改善→④情報共有→⑤専門家連携」というシンプルなサイクルをどれだけ早く、どれだけ継続的に回せるかが勝負です。この5ステップを実践すれば、院内のカビリスクは確実に低減し、患者さんとスタッフの安全を守る堅牢なガードが構築できます。わずかな異変でも構いません。東北エリアの現場を知り尽くした私たちがお力になりますので、いつでもお気軽にご相談ください。
----------------------------------------------------------------------
MPソリューション株式会社
愛知県名古屋市千種区田代本通3-16
電話番号 :
052-784-5817
FAX番号 :
052-784-5613
----------------------------------------------------------------------